Em tempos como os de hoje, onde atravessamos uma pandemia, o assunto não poderia ser outro. Tema de uma live no mês de abril, disponibilizada nas redes sociais do IDOT, iremos um pouco mais a fundo de como o trato gastrointestinal pode ajudar nas respostas imunitárias do paciente.
Inicialmente, devemos entender que, na verdade, as respostas de defesa do corpo humano já se iniciam na mucosa bucal e nasal. A mucosa bucal já contém enzimas de quebras proteicas (protease) e assim boa parte de partículas virais, que são globulinas, são identificadas e podem já morrer neste ambiente, é essencial a saúde bucal para boas respostas não somente imunitárias, mas também, digestivas. Falaremos exclusivamente sobre a saliva e a boca em nossas próximas edições. Outro fator importante é que o nosso corpo é dotado de um sistema de comunicação, principalmente, entre as mucosas: intestinal, bucal, bronquial, nasal, vascular e da conjuntiva.
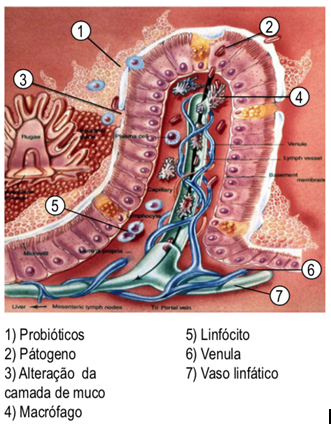
Este sistema é chamado de MALT ou tecido linfoide, é associado à mucosa e por ele começaremos a entender a interdependência do sistema de mucosas e suas relações. Muitas pessoas ao consumir um alimento podem ter repercussões, por exemplo, de congestionamento nasal ou hiperlacrimejamento e não entender a razão. Este exemplo é dado exatamente para a compreensão dessa ligação de mucosas, onde ao agredir o trato gastrointestinal, a mucosa nasal, brônquica ou da conjuntiva podem apresentar sintomas ao paciente, sem estarem envolvidas diretamente. O que se espera demonstrar aqui, através desta ligação de mucosas, é que nossa resposta imune será global e dependente da condição destas mucosas, pois como ilustrado na imagem abaixo (imagem 1) o sistema de mucosas uma vez alterado (item 3) se torna porta de entrada para os patógenos que irão passar pela barreira intestinal e invadirão nosso sistema, dependendo a partir daí da ação dos nossos agentes de defesa (itens 4 e 5) para não adentrar ao sistema vascular e linfático (itens 6 e 7). Como mostra a imagem e as pesquisas, a melhor forma de evitar este quadro é melhorar a quantidade e variedade de probióticos no sistema e preservar o sistema de produção de muco (itens 1 e 3). Em vista destes fatores, pode-se melhorar todo o sistema biótico com o uso de probióticos naturais ou encapsulados/manipulados e evitar alimentos que destroem a barreira intestinal tais como leite e derivados, açúcar, farinha branca, café e álcool, principalmente.
Um segundo fator de atenção deve ser o nosso sistema ácido estomacal e a mucosa gástrica e esofágica. O pH estomacal em jejum, mantém-se por volta de 4 e em digestão fica de 1,5 a 4,0. Obviamente, quanto mais ácido produzimos menor é a possibilidade de agentes externos adentrarem ao nosso sistema. Estranhamente, o ácido estomacal é muito combatido hoje com uso de medicamentos inibidores da bomba de prótons de cálcio (BIP) mais conhecidos como os “prazóis”. Digo estranhamente, pois apesar de sabermos que para muitas pessoas o ácido é um fator gerador de dor, também devemos saber que essa dor está sendo provocada em cerca de 60 a 70{8ec6837f4d4c723f3ffbc53e0f9280463c3f97d684af52f5a27bd55996592354} da população por falta de muco e não por excesso de ácido. Ao tomar tais medicamentos diminuem-se a produção de ácido, chegando a deixar o pH gástrico acima de 4 e, dessa forma, possibilitamos a entrada de agentes patógenos, além de por consequência alterar também a produção de muco em resposta. É importante também ressaltar que conforme envelhecemos temos redução de produção de ácido em proporções de 30 a 50{8ec6837f4d4c723f3ffbc53e0f9280463c3f97d684af52f5a27bd55996592354}, portanto os mais idosos estão mais suscetíveis a serem contaminados. Devemos incrementar e possibilitar aos pacientes uma melhora da mucosa para gerar uma boa saúde gástrica e imune. Uma boa ferramenta na alimentação é o suco de aloe vera concentrado além do uso diário de L-glutamina.
Falamos em várias outras oportunidades em nossa coluna sobre o intestino. As nossas respostas imunitárias sofrerão maior influência por esse órgão. Nossa biota intestinal é resultado de muitos fatores, dentre os quais os principais são:
– Dieta da mãe durante a gestação e amamentação;
– Tipo de parto (normal x cesárea);
– Amamentação x fórmula;
– Alimentação durante a vida;
– Higiene;
– Medicamentos (principalmente uso de antibióticos);
– Xenobióticos (emulsificantes, adoçantes, acessulfame, dióxido de titânio, agrotóxicos);
– Alteração circadiana;
– Stress crônico (figura 2).
A mucosa intestinal deve estar totalmente preservada, pois é a partir dela que serão absorvidos os principais minerais e as vitaminas necessárias para mantermos as defesas do organismo adequadas. Dentre as vitaminas e minerais que apresentam ação anti-viral estão: vitamina c, selênio, cobre, zinco e magnésio.
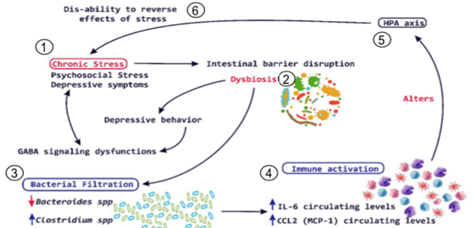
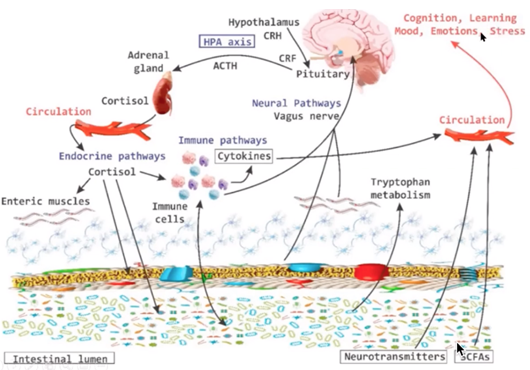
Nosso microbioma comunica-se com o sistema de citocinas e de cortisol, como demonstrado na imagem 3. Devemos lembrar que o cortisol é imunodepressor e elevado por tempo prolongado (inflamações crônicas) nos leva à pedra biótica também, mantendo um ciclo vicioso. Por consequência, se o microbioma é ruim as respostas inflamatórias e de cortisol aumentarão e nosso sistema de defesas atuará contra os hábitos diários. A consequência disso é que ao sermos contaminados, o recrutamento ainda maior do sistema de defesas nos dá respostas sintomatológicas tão altas, que o não suportamos bem e ainda a resposta frente a esses agentes fica deficitária. O pico de inflamação se torna tão intenso que pode gerar colapso a certos sistemas como o pulmonar, hepático, esplênico e do timo, levando inclusive à morte.
O cortisol ainda pode ser afetado de outra forma pelo intestino, pois como também demonstrado na figura 3, a aferência aumentada do intestino em relação ao vago pode gerar estimulação à nível pituitário e nas liberações de hormônios, que afetarão as adrenais, que por resposta, aumentam o cortisol, novamente provocando os mesmos reflexos já expostos.
É imprescindível termos um microbioma variado para estarmos saudáveis. Um estudo feito em ratos e publicado recentemente mostra que esse ponto é tão importante que pode inclusive proteger o nosso organismo de modificações químicas geradas por ingredientes de alimentos industrializados. Uma alimentação bastante variada, rica em alimentos crus e fibras já é uma grande contribuição para melhora do bioma e da imunidade. O consumo de alimentos fermentados como Kefir, kombucha ou outros alimentos também podem contribuir neste ponto.
Krezalek, Monika A. – Current Opinion in Clinical Nutrition and Metabolic Care: Nutrition and the Gastrointestinal Tract – Curr Opin Clin Nutr Metab Care. 2016 September
Humarán, Luis G. Bermúdez- From Probiotics to Psychobiotics: Live Beneficial Bacteria Which Act on the Brain-Gut Axis. Nutrients 2019, 11(4), 890
Wolf, A. R., Wesener, D. A., Cheng, J., Houston-Ludlam, A. N., Beller, Z. W., Hibberd, M. C., … Gordon, J. I. (2019). Bioremediation of a Common Product of Food Processing by a Human Gut Bacterium. Cell Host & Microbe.